“我感觉自己好像被关进小黑屋里,明明知道出口在哪,但是怎么都出不去。有种绝望的感觉。”
8岁的男孩坐在精神科医生对面,描述自己的感受,在门诊里,很少有孩子能这么清晰准确地描述自己的情况。
几个月之前,他和妈妈都察觉出了一些问题。他无法完成作业,妈妈越催促,他越烦躁,咬自己的胳膊,全是牙印。每到快睡觉的时候,他都跟妈妈抱怨,睡不着,“觉得恐惧”、“烦”。
各种辅助检查后,男孩被确诊为抑郁。妈妈问医生,“是不是我做错了什么?”
“这样能准确描述自己情况的孩子并不多”,医生说,在临床上,大部分孩子只能向家长和医生描述身体的痛,冒冷汗、发抖、拉肚子、头痛。一些孩子在来到精神科门诊之前,可能已经在消化科、神经内科转了一圈。
即便常被误诊,因为抑郁症辗转来到精神科门诊的孩子还是越来越多了。精神科医生们发现,过去在门诊就医的孩子们更多是孤独症、抽动症这类发育障碍疾病。近年来,抑郁焦虑的儿童青少年越来越多,年纪也越来越前移。
2019年刊发的一项关于中国中小学生抑郁的荟萃研究显示,2005年-2016年的相关研究报告中,儿童青少年的抑郁症状时点患病率(观察时间一般不超过1个月的患病率)为4%到41%,儿童青少年抑郁症状汇总患病率为19.85%。在中国的临床案例里,医生甚至发现了3岁、4岁的抑郁儿童。
这种前移,有部分原因来自诊断标准的变化——过去几十年里,关于抑郁诊断的年龄标准不断降低。
一项2021年发布的调查显示,在来自北京、湖南、江苏、辽宁和四川城市和农村校园中的7.3万多名6-16岁的中小学学生中,1.4万多人被确定为精神疾病高危个体。这些参与者中,一种或多种精神障碍的总体患病率为17.5%。注意缺陷和破坏性行为障碍的患病率为10.2%,焦虑障碍患病率为4.7%,抑郁症患病率为3.0% 。
研究团队提供了一个观察:抑郁症和焦虑症的患病率在女孩中较高,而行为障碍的患病率在男孩中较高。这与医生们在临床的观察相符合。
除了反复查不出原因的躯体化症状外,许多家长带着孩子走进医院的直接原因是,孩子已经无法正常上学了。
但在这之前,这些孩子已经与痛苦周旋了很久。他们被裹挟在人际交往、学习焦虑、家庭照料、童年创伤事件中,但很长一段时间里,都被当做成长过程的注脚。
他们是在替家庭生病吗?
从孩子走进门诊开始,医生的观察已经开始,他们需要在有限的门诊时间中跟孩子建立连接。黎景(化名)副主任医师告诉《知识分子》,他在儿童精神科从业十余年,“无论孩子说什么,只要能说就好,只要开始互动,基本能观察到孩子的问题特征集中在哪里。”
“你爸爸妈妈平常唠叨你吗?”
“谁照顾你比较多?”
“他们吵架吗?”
多项研究对于父母因素(如父母冲突、过度介入、父母关爱程度低)对青少年抑郁症的影响提供了充分证据基础。根据依恋理论,青少年与父母的关系质量高时,出现抑郁症状的可能性较小;更好的亲子关系可能导致更高的社会支持感知和自尊。
在诊室里的十几分钟里,每个家庭中成员的关系被高度浓缩短暂释放。一个父亲陪着女儿来看病,她主要表现是强迫症,还伴随抑郁的症状,问诊即将结束的时候,父亲问医生,“是不是平时她妈妈管她太过严格?”
另一个表现为典型抑郁的男孩,母亲提到,当他拒绝学习的时候,父亲没有听任何解释,暴揍了他一顿。
很多时候,孩子们还被卷入了成年人的关系之中,甚至包括代际之间的冲突。“我的爸爸妈妈总吵架,”一个7岁男孩告诉医生,“我爷爷和妈妈也总吵”。
一位妈妈曾向我描述她和丈夫带着13岁孩子去看医生的片段。医生问夫妻俩,“你们觉得孩子在哪些情况下会情绪低落?”
母亲说,“可能是我和爸爸一直给太多否定和批评,我们有的时候也没控制好自己的情绪。孩子学习已经很难了,还要面对这些批评。”
丈夫显然并不适应这种自我检讨,“那我也很难啊,生意越来越不好做,她怎么就不能体贴体贴我呢?”
她拽了一下丈夫,“大人管大人的问题,你好意思让孩子来担(你的问题)。”
过去的许多报道中,展现过许多家庭冲突里艰难求存的孩子,有人提出一个观点,“孩子是替家庭生病”。
“但这个观点还是有些片面”,黎景希望对这一观点进行适当修正和补充,“如果一直强调,孩子的问题是父母的问题,那么父母的问题是谁的问题,这样往上追溯十八代没有意义。我们可以理解为是整个家庭系统(祖辈、父母辈、子女)出现了不平衡,而我们需要找到新的平衡点,这样的话每个成员的压力都会更小一些”。
“不然只会出现甩锅的情况,爸爸指责妈妈太过宠溺孩子,妈妈说,你平时不管孩子,这样不利于问题的解决”。
在给出诊断结果的同时,医生们还会适当帮助调整家庭的沟通方式,当然,这需要家长的配合。
最常见的嘱咐是,“不要再打孩子了,打得越狠,药吃得越多。”
一个父亲在门诊喋喋不休讲述孩子的问题,一再表达自己对孩子前途的担忧,“明年就中考了,我是不是说过很多次,这个对你来说,对我们来说,都非常重要。”
医生打断了他,“你说得太多了。让孩子自己说。”
一个十几岁的女孩被妈妈带来复查,她已经休学了一段时间,整天躺在床上,除了打游戏,对其他事情没有任何兴趣。上一次,医生除了开药之外,告诉母亲,“多陪伴,找一些非学习的事情让她做。”
这次再来门诊,妈妈的不满穿插在问诊过程,“一天到晚关着门拿着手机。我看她都没问题了,天天都挺开心的,吃饭睡觉都没问题,叫她运动也不去。”
医生说,“你如果不想让她玩手机,先把自己的手机收起来,可以做到吗?尝试跟她一起玩游戏,不然你们两个聊天都不知道聊什么,先试着走进孩子心里。”
黎景也会遇到很多因为孩子生病而负疚的家长,“妈妈会更多一些。因为很多家庭中,妈妈照管孩子比较多,所以当孩子出现问题的时候,妈妈又自责又愧疚。”
一位妈妈问医生,“是不是我做错了哪些事情”,快要哭出声。
“不是你的错,”黎景告诉她。这位母亲似乎松了一口气。
“这种情况下,母亲是需要支持的,可能在原本的家庭系统里,母亲就没有得到应有的支持。在问诊中,哪怕是这么短短一刻,跟母亲稍微共情,她的情绪都会得到释放。这也能更轻松推动相关治疗,更好帮助孩子和家庭。”
孩子们为什么会得抑郁症?
从确诊那一刻,家长们试图向医生讨要答案,这样小的孩子为什么会得抑郁症?但这个问题太过复杂,直到现在,大多数精神障碍的确切原因都不够清楚,医生们只能提供与之相关的因素。
“可以分为内因和外因。”黎景说,“一个孩子出现问题,一定不是某个单一因素作用,而是诸多因素作用。”
“比如说,早期成长中的一些经历,父母的冲突,代际之间的冲突;或者父亲在教育中的缺失;还有一些在不同年龄段动态出现的问题,都可能导致发病。”
“在小学高年级和初中阶段,人际关系的冲突比较突出。这个阶段孩子们开始三五成群,一些孩子可能会被边缘化,融入不了其中,人际冲突的压力陡增。”
一个女孩坐在医生对面,讲述自己“想变得更漂亮一些”,想拍很好看的照片放在社交平台,“这样就会有人给我点赞”。
医生告诉我,这是孩子渴望“被看见”。
不只一个孩子为成绩苦恼。一个女孩告诉医生,她这次“考得不好”,只考了第七名。在她看来,考得好意味着“很多人喜欢” —— 在当下成绩为单一评价标准的系统里,对许多孩子来说,成绩好是一种社交名片,也是一种身份。成绩一旦下滑或失守,他们似乎也失去了身份的锚点,惶惶不安。
这一阶段的孩子大多10\~15岁,由于生物、心理和社会因素交互作用,他们正在逐步建立自我的认知,“我是谁”“我是什么样的人”,而这一过程并非一条坦途,充斥着怀疑、混乱和冲动,和外部的世界发生尖锐的碰撞。这期间,也是校园暴力和霸凌的高发阶段。(见旧文:陷入心理危机的农村青少年群体:隐秘而庞大|精神?精神!)
而长期生活在压力下的孩子,他们的大脑功能也出现了变化。
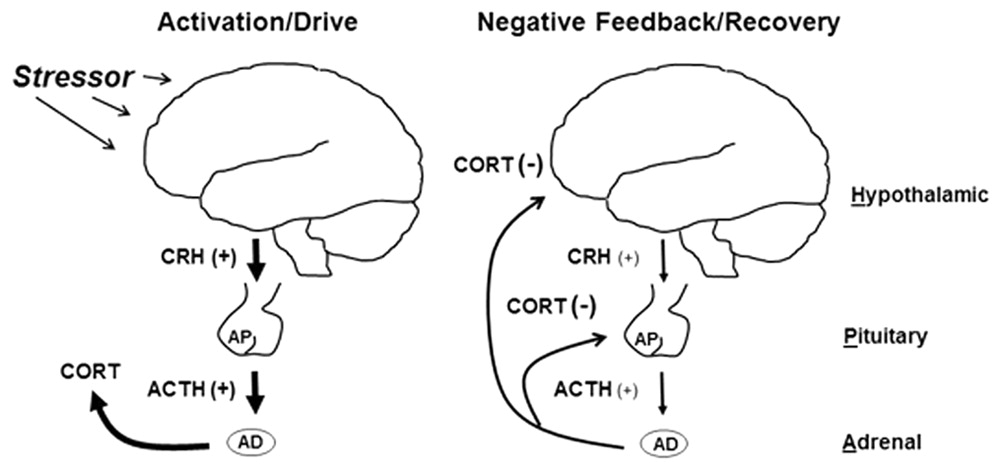
从神经科学的角度,相比成年人,青少年的大脑更容易受到压力的影响。受长期压力影响的三个重要脑区分别是海马、前额叶皮层和杏仁核,它们分别是记忆、执行功能和管理情绪的中枢,在青春期阶段,这些区域还未发育完全。
当一个人遭遇压力源时,会激活两种激素系统。第一种激素系统由交感神经系统的快速活动介导,这种即时反应介导了对压力的短暂“战斗或逃跑”反应。第二种激素系统则是一种较慢、更持久的激素反应。由下丘脑-垂体-肾上腺 (HPA) 轴介导,在这一反应链路中,产生了一个关键物质——糖皮质激素。它负责许多适应性生理和行为对压力源的反应,例如调动能量储备、增强免疫反应以及提高学习和记忆能力。但是,长期或更长时间地接触这些激素会导致许多适应不良的结果,包括代谢紊乱以及免疫和认知功能受损。
而对于青少年来说,他们的大脑对于糖皮质激素的反应性比成人大脑更强,时间也更持久。
诸多研究也报告了压力之下,青少年大脑功能的变化。比如长期处于慢性压力,青少年的前额叶皮层和海马的神经元结构发生改变,情绪功能、认知功能和记忆力都有所损伤。年龄越小,经历高水平的压力和疲劳,也会越来越容易感到持续焦虑,大脑反复受到抑郁情绪影响。
值得注意的是,压力对于成年人大脑的影响是可逆的,动物从压力源中恢复至少10天,参数会恢复到压力前水平。但是一些研究发现,即使青少年从慢性压力中恢复一个月后,一些结构和功能的变化依然存在。这意味着,即便同样可逆,与成人相比,压力对青少年大脑的影响也将持续更长的时间。
需要注意的是,青少年之所以会成为抑郁症易感人群,与其生长发育中的可塑性有关。但也正是因此,“治疗的价值和意义其实更大,越早介入有效性越好,”黎景告诉《知识分子》。
过去三四十多年,关于抑郁诊断的年龄标准不断降低。抑郁症最早被当做成年人的问题,一些精神分析学认为儿童并不具备出现抑郁的心理能力。
上个世纪80年代之前,人们还在讨论青少年到底是否会出现重度抑郁症。90年代,研究者们逐渐意识到,抑郁症状可能出现在8-10岁的儿童身上,“一些慢性心理疾病自我们幼年时开始萌发,在儿童时代产生影响,这种影响往往相当显著,并塑造着我们成年后的模样,”美国国家精神卫生研究院情绪与焦虑障碍症项目情绪与发展办公室的主任丹尼尔·派因(Daniel Pine)这样总结。
2000年以后,更多的讨论在于学龄前的孩子是否会得抑郁症。一些儿童精神病学家发现,抑郁症最早可在两到三岁的幼儿身上显现——这一点,中国媒体报道了一些个案,2013年出现了3岁的抑郁症患者。
诊室之外,如何拯救这些孩子?
不但青春期的大脑应对压力的工具很少,青春期的孩子应对压力的手段也越来越贫乏。
很多家长向黎景抱怨,孩子们刷手机毫无节制。在黎景看来,(过度)使用电子产品可能是孩子对抗现在情况的一种手段,因为他们能对抗压力的工具已经不多。
“我们应该问家长的是,孩子不玩电子产品,他还可以干嘛?一个8岁的孩子写完作业,有三个小时自己安排,他想去找爸爸妈妈,他们似乎都有各自的事情,他也没有其他可以替代的有趣的事情,只能回归电子产品。”
“当然,在普及化很高的情况下,接触电子产品是必然的过程,家长们需要掌握的是如何教会孩子有限地使用。”
《三联生活周刊》曾引用过美国国家儿童医疗中心成员、临床神经心理学家威廉·斯蒂克斯鲁德(William Stixrud)的一个猜测:新时代的生活削弱了孩子原本具备的压力应对机制。斯蒂克斯鲁德还进一步指出,制造这种慢性压力的并不是多么重大的危机,而是持续的失控感。
“今天的孩子们对自己的生活全方位地感到无力。研究显示, 就算孩子在一个领域中没有控制感,只要他们在另一个领域中能实打实地有控制感,他们就能更好地应对挑战。但我们常常看到这样的问题——孩子在任何地方都缺少控制感:在学校,他们被管得很严;而在家里,也是如此。随着社交媒体的崛起,孩子在社交上的控制感也愈发缺失。”
类似的观察,医生和心理咨询师都向《知识分子》提到过,比如孩子们那些密密麻麻,被切割得以分钟计的日程表;还有稍早前,“为了孩子安全考虑要不要取消课间十分钟”的讨论。
黎景说,很多家长眼中,孩子是他们的延伸,但这忽略了他们和孩子的界限。“有些事情本身是孩子自己的事情,家长的越界会孵化副产品。你越界替孩子把他的事情都做了,他就可能变得无能,一旦出现任何问题和压力,孩子的第一反应是,回家找家长。家长替孩子完成了所谓的成长,却也剥夺了孩子的成长权利。”
门诊中,黎景尝试劝家长“放手”。一位母亲愤怒又疑惑地问,“你说不要催促他,不要逼迫他,难道我对他的一切行为都放任不管吗?”
“不是0也不是1,而是找到一个合适的点。这个过程其实并不容易,需要家长和孩子找到彼此能接受的节奏和界限。孩子和家长的互动如果出现问题,就需要新的策略。很多家长的误区在于,一直保持同一种教养方式,用对待6岁的孩子去对待12岁的孩子。但你要知道,孩子已经长大,父母需要不断调整自己的策略,调整跟孩子的互动。”
对于这些处于焦虑和抑郁中的孩子来说,失去学习动力,无法学习是最常见的表现。他们的表现,从一定程度上,便是源于他们无法忍受旧有的评价系统带来的压力,无法接受自己可能不达标的评价结果。
但是,在提供多种治疗手段之后,医生们面临的最直接的问题是,如何让一个无法学习的孩子逐步回到学校,回到之前的轨道?
需要配合的不只是父母,还有学校。黎景说,他曾去一些学校做过讲座,尝试做医教结合的推动,希望讨论如何通过医疗机构、父母、学校三位一体的架构兜住这些下落的孩子。
但现实中确实存在难度,这更多仰赖学校和教师个人的认知。“一些老师向我表示,他们也在推动类似的事情,比如给这些康复中的孩子提供一些过渡的培养策略。从0到1比较难,但只要有了对第一个孩子的策略,后来者就会跟着受益。”
黎景表示,现实中一些学校已经建立了相关机制,以帮助孩子逐步恢复,比如先保持上学的节奏,不着急交作业,老师会安排两三个学生下课多陪伴。
但更多时候,对于一个医生来说,他更多是在诊室中和这些来自全国各地的孩子产生交集。孩子们总会走出这间诊室,去面对更庞杂的系统问题 —— 而这些,不只是这间诊室能解决的。
(应受访者所在机构要求,受访医生为化名)